Kreftens herjinger
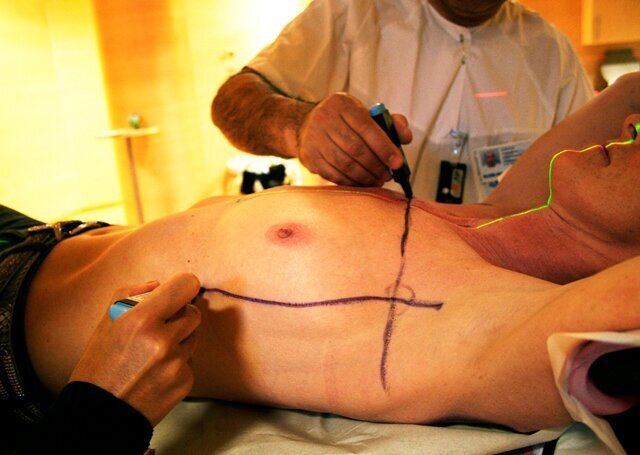
Før jul i 2007 ble Tori operert for brystkreft. Veien til heling gikk via mange og overraskende behandlingstyper.
Forløp Diagnose: Oktober 2007. Operasjon: November 2007. Cellegift: 6 kurer fra desember 2007 til april 2008. Strålebehandling: 25 ganger, april-mai 2008. Brystrekonstruksjon: Februar 2011. Innsetting av silikonprotese: Januar 2012. Brystvortekonstruksjon: November 2012. Tatovering av areola: April 2013.
«Dette ble mer enn jeg trodde. De har fjernet hele brystet.»
Tori er fortsatt i morfinrus når hun sender denne tekstmeldingen. Det er 8. november 2007 og en måned siden hun fikk diagnosen brystkreft. Nå er hun operert.
Hun sa ja til å bli fulgt med kameraet. Pasienten og journalisten har kjent hverandre fra skoletiden på 1970-tallet.
Kreften ble oppdaget ved en tilfeldighet. Da hun skulle ta røntgenbilde av en plagsom hofte, fant hun ut at hun like godt kunne bestille brystsjekk. Mistanken ble vekket da mammografien avslørte flere små hvite prikker i høyre bryst. Etter ny mammografi og biopsi viste de seg ikke å være uskyldige.
Siden har hun tenkt på det mange ganger. Selv om hun fylte 50 denne våren, sto ikke hun for tur i den nasjonale screeningen før om to år. Hva ville ha skjedd om kreften ikke ble oppdaget før det? Det var jo ingen svulst å kjenne.
Operasjonen fikk hun utsatt noen uker, så hun kunne gjennomføre den planlagte reisen til Kina med mannen sin.
Les at flere får ny pupp samtidig som kreften fjernes.
Kontrabeskjeden
Hun hadde fått vite at svulsten skal bort, brystet kan bli. Men om morgenen 8. november får hun altså kontrabeskjed fra kirurgene: Svulstutbredelsen er for stor, brystet kan ikke bevares likevel. Men hun kan få et nytt! Om et år!
Flere lymfeknuter i armhulen blir også fjernet. Krefttypen hun har er østrogentrigget. Behandling: Full pakke. Det vil si atten uker på cellegift. Så stråling, fordi svulsten ligger litt langt inne. I tillegg: Piller som stopper østrogenproduksjonen – og piller som motvirker bivirkningene av de første pillene.
«Dette skal jeg klare!» skriver hun i sms-en.
Men angsten ligger på lur: Er hun i den heldige gruppen i statistikken? Eller blir barna morløs?
Bestemoren fikk brystkreft da Tori var fem. Men bestemor levde i 30 år til, og barnebarnet ble vant til å se en kvinnekropp uten bryst. Nå lurer hun på: Er kreften genetisk? Eller skyldes den at hun i fem år har brukt østrogen på grunn av tidlig overgangsalder?
Håret går
Første runde med cellegift gjøres unna før jul. Hun har fått en hard kur og en ekstra medisintype. Hun oppfatter at legene er usikre på om hun faktisk trenger dette, men kjører på for sikkerhets skyld. Tori føler seg godt ivaretatt på Ullevål og er glad sykehuset har mengdetrening.

Onsdag 2. januar sender hun sms: «Godt nyttår! Håret er begynt å tynnes.»
Hun gjør kort prosess. Lørdagskvelden går håret. Først med saks, så med maskin.
Parykken er allerede bestilt. Hun har valgt ekte hår. Hennes faste frisør farger det lange parykkhåret i hennes farge og klipper den til i hennes vanlige frisyre. Men finklipping må til.

Frisøren hjelper til med å feste parykken så den sitter beint, og Tori øver på å klare det selv. Så er det ut i kulden med hår på hodet igjen.
Slag i slag
Hver tredje uke er det ny cellegiftkur. Kvalmen blir sterkere og cellegiften gjør henne sår i munnen. Hun har oppsøkt en naturlege for å få kostholdsråd. Grønt er bra. Sukker er ikke bra, det er greit. Verre er det at blåost, som hun elsker, også er på fy-listen.
I slutten av februar får hun infeksjon og feber, ikke uvanlig med svekket immunforsvar når kroppen fylles med gift. Det blir innleggelse i isolat en drøy uke, og antibiotikakur. Etterpå reduserer onkologen cellegiftdosen fra Fec 100 til Fec 60.
Innimellom kurene går Tori på sykehusets sminkekurs. Hun lærer å framheve øynene og markere øyebrynene når bryn og vipper forsvinner.
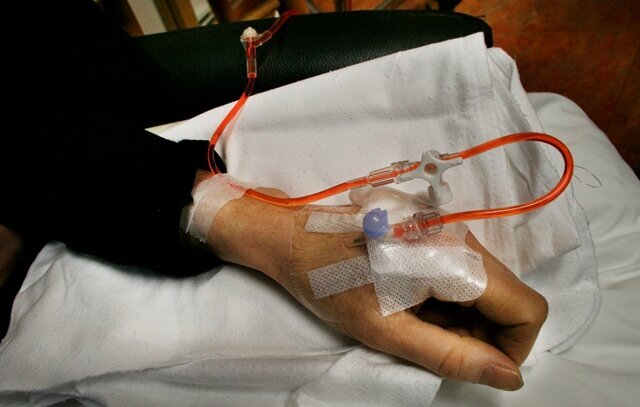
I april begynner stråleterapien. Den skjer daglig, 25 ganger. Hun har bedt om å få dra på sin årlige venninnetur til Frankrike. Det har vært vårens gulrot. Hun får klarsignal. Det blir en ukes pause fra strålingen. Ved Middelhavet dekker hun seg til så godt hun kan. Den bestrålte huden skal ikke ha sol på seg de første par årene. Brystprotesen fyller bikinitoppen. Hun drister seg til å gå på gaten uten parykk. Her er det ingen som kjenner henne.
6. juni, et halvår etter at cellegiftkurene begynte, er det MR. Et par dager senere får hun svaret. Lettelsen synker inn: Ingen spredning.
Ensomt å heles
Første store mål er nådd. Hun er såkalt ferdigbehandlet og innstilt på full jobb etter sommeren. Men skulderen sier nei. Den har frosset, og hun blir bare delvis friskmeldt. Egentlig bra, hun er ikke klar for fullt kjør. Kroppen må komme på plass. Diagnosen frozen shoulder innebærer nedsatt bevegelighet og smerter. Det bremser henne, og det trengs når hun skal i gang med helingsprosessen.
Det blir en ensom fase. Legene, sykepleierne og terapeutene som har skåret, sydd, stelt og strålt henne, tar seg av nye pasienter. Nå er det opp til henne: Hva kan hun selv gjøre for å holde seg frisk? Hun er mye sammen med familie og venner. Går tur. Får fysioterapi – for å få tilbake bevegeligheten i skulderen, og hindre at huden skal gro fast i kjøttet etter operasjonen. Hun lærer seg pusteøvelser for å dempe stress og angst. Oppsøker naprapat og akupunktør. Hun får alternative råd om kosthold. Det går både tid og penger.
Ettårskontrollen går bra. Skulderen kommer seg sakte. Om våren er hun en uke på Montebello, et tilbud fra Kreftforeningen. Mann og to tenåringsbarn steller hjemme mens mor konsentrerer seg om foredrag, turer, trening og samtaler.
Høsten 2009 får Tori tilbud om rekonstruksjon. I to år har hun levd med ett bryst. Men hun takker nei. Hun er ikke moden. Hun tror hun vil, men er ikke sikker. Ikke ennå. Den løse brystprotesen gjør nytten, men er likevel upraktisk, særlig om sommeren når kroppen blir mer synlig. Da blir det vanskeligere å finne topper som ikke avdekker for mye.
Året etter sier hun ja til rekonstruksjon.
Ryggmuskel blir bryst
7. februar 2011 skal Tori opereres med latissimus dorsi – brystrekonstruksjon med stilket lapp.
Operasjonen skjer på Ullevål sykehus. Mens Tori ligger i sideleie, henter plastikkirurg Jørgen Utvoll muskel med vev fra ryggen. Den skal snus over til stedet der brystet skal være. Hun har ikke fett nok til å ta vev fra magen.
Dren settes inn og såret lukkes. Tori må nå legges over på ryggen. Mens operasjonssykepleierne klargjør og steriliserer, kan kirurgene ta seg en kaffekopp. Så former de lappen som et bryst og syr det på i området der det gamle arret har vært. De legger inn en ekspanderingsprotese. Målet er å få to like bryst.
Hvem kan skryte av puppen?
På legevisitten dagen etter er det mange menn og to damer. Mennene er alvorlige, damene holder tommelen opp. Kirurgen som opererte henne sjekker blodsirkulasjonen i vevet ved å prikke med fingeren på brysområdet.
– Her er ryggmuskelen din, sier Utvoll.
Tori blir kvalm. Legevisitten har akkurat forlatt rommet når hun kommer seg på do for å spy. «Bra, for dette kunne blitt pinlig», tenker hun. Kanskje var det den søte smoothien hun nettopp drakk, kanskje ikke. Hun var ikke kvalm før de kom.
Tori er stiv og støl. Når sykepleier Aase Marie Buer på sengepost ser resultatet under bandasjen, blir hun imponert:
– Det blir så bra til sommeren. Da blir det fint å bruke bikini.
Sykepleieren er enig med Tori i at mannelegene nok er litt redde for å tråkke over når de studerer henne. Det er ikke så lett for dem å skryte av puppen.
At det nye brystet er så mykt, er litt all right, synes Tori. Godt å vite at det er en muskel hun kjenner, ikke silikon. Men hun er redd for at det skal bli betennelse rundt implantatet.
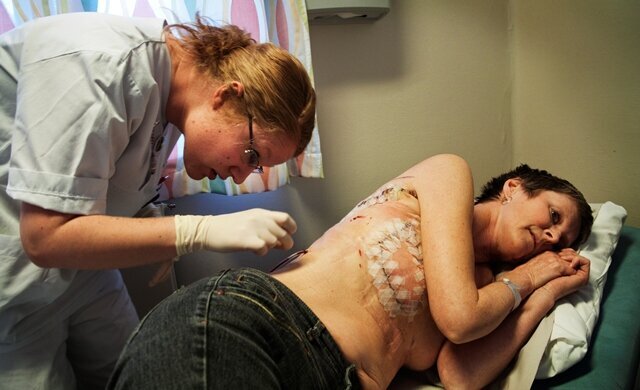
Det blir to netter på sykehus, og to på sykehotell. Hun må på kontroll for å tømme drenet. Det skal være maks 30 milliliter væske før drenet kan tas ut.
Tori synes hun er litt hoven. Er det ødem? Hun er spent på om stivheten vil bli kronisk. Før var hun mest redd for at hun ikke skulle føle noe under armen når nervene ble kuttet. Nå er hun fornøyd bare hun bevarer førligheten i armen.
Hun registrerer at grensene for hva som er katastrofe stadig flyttes.
Heldig med hudfargen
Nå skal sårene gro, og protesen skal gradvis utvides med saltvann. Det skjer i flere runder på plastikkirurgisk poliklinikk. Den store operasjonen ble mer omfattende enn hun var forespeilet. Det blir uker med sykemelding. Smerter og tunge tanker. Kommer hun seg noen gang tilbake til det vanlige livet?
På poliklinikken synes kirurg Jørgen Utvoll at resultatet ser bra ut. Brystet har et naturlig fall, og hudfargen på lappen matcher huden rundt. Han drenerer væske fra ryggen, som har en utposing ved arret, før sykepleieren setter i gang med saltvannet.
For å finne ventilen til protesen, bruker sykepleieren en magnet. Inni protesen er det lagt inn et magnetfelt. Hun finner punktet, og kan sette i nålen. Kommer det vann når hun trekker inn, er hun på rett sted. Hvor mye som kan fylles, varierer fra pasient til pasient, og avhenger av hudens elastisitet.
Tori kjenner saltvannet sprenge på. Hun lurer på hvor mye som skal fylles. Sykepleieren tenker 50 milliliter. Det blir 30. Mer er for ubehagelig.
Ny protese
Når brystet er blitt stort nok og hud og muskel har fått strukket seg, skal protesen med saltvann skiftes ut med en silikonprotese. Meningen er at det skal skje før sommeren 2011.
Men nå er det omorganiseringer på gang. Plastikkirurgisk avdeling fra Ullevål skal flytte sammen med tilsvarende avdeling oppe på Rikshospitalet. Operasjonen blir utsatt.
Det er nå over fire år siden brystet ble fjernet. Men Tori blir den første som opereres på den sammenslåtte avdelingen om morgenen 2. januar 2012. Hun våkner fra narkosen ved lunsjtid og drar hjem.
Hun får en uventet nedtur. Dette er jo ingenting sammenliknet med de forrige operasjonene. Men stadig vekk må hun mobilisere på nytt. Gradvis erkjenner hun at hun aldri vil bli helt den samme. Litt vondt – og katastrofefølelsen er rett rundt hjørnet.
Men på neste kontroll sier en kirurg som ikke har sett henne før: «Dette er noe av det fineste jeg har sett. Klasse!» En hyggelig oppmuntring for en rekonvalesent.
Hun får tilbud om å ta en blodprøve for å finne ut om kreften er genetisk betinget. Det er den ikke. Godt å vite – også for søster og datter.
Lager brystvorte
Den høyre underarmen er blitt tjukkere enn den venstre. Det skyldes ødem. Nå kommer fysioterapeuten igjen til sin rett. Massasje og en maskin som rister sørger for drenasje. Han har mange praktiske råd for å øke sirkulasjonen:
– Ta ut spilene på bh-en. Ta av deg bh-en når du kommer hjem, foreslår han.
Tori er heldig. Nytt og gammelt bryst er blitt så like at hun slipper å justere på det opprinnelige brystet, slik mange må. Neste skritt er å få brystvorte. Månedene går, det nærmer seg julen 2012 når plastikkirurg Utvoll er i sving igjen.
På poliklinikken, som nå er flyttet til Rikshospitalet, sier han seg fornøyd med resultatet av sitt tidligere arbeid, men konstaterer at det fortsatt er en liten hevelse ved arret på ryggen. Tori sier det gjør litt vondt å bevege armen.
Utvoll setter på henne en falsk brystvorte for å finne ut hvor den nye skal være. Den må peke litt ut til høyre, ser han. Han måler med linjal og tegner på huden. Han skal lage brystvorten i halvannen størrelse, for den pleier å skrumpe inn.
– Ingen har klaget før på at den er blitt for stor, sier han.
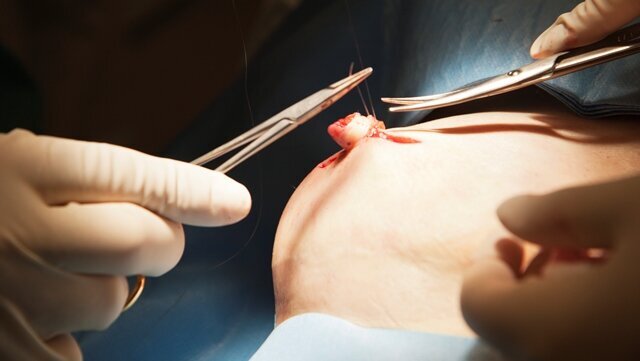
Sykepleier Gunn Eggesbø, som var en av dem som fylte saltvann på Ullevål, skal assistere under operasjonen. Nå dekker hun til pasienten og vasker sterilt. Utvoll setter lokal bedøvelse. Han tegner på brystet, skjærer stødig etter linjen, sykepleieren tørker blod, han snurrer hudfliken sammen, syr i en fin tutt, og syr så sammen sprikene i huden.
Etter en halvtime er han ferdig med håndarbeidet. Eggesbø setter på en beskyttelse, som Tori må ha på en uke.
Punktumet
I april sørger sykepleier Silje Boge for det endelige punktum: Lage areola, ring rundt brystvorten. Før hun begynner å tatovere, må hun finne den rette fargen som skal bli ringen på det andre brystet. Hun lander på å blande fargene som kalles banan, kirsebær og fersken.
Boge er perfeksjonist. Hun lager fargen ekstra sterk, fordi den snart vil bli svakere, forklarer hun. Etter tre kvarter uten bedøvelse får Tori på bandasje og beskjed om ikke å dusje de tre neste dagene.
I seks år har mange gode hjelpere herjet med kroppen hennes. Når Tori nå ser seg i speilet, er hun fornøyd. Hun blir ikke konfrontert med sykdommen på samme måte som før.
I ti år skal hun bli fulgt opp av kreftsenteret. Det betyr årlige kontroller med blodprøve, røntgen og mammografi til 2017.
Fakta om brystkreft:
- Brystkreft er den hyppigste kreftformen hos kvinner.
- Cirka 2800 kvinner får brystkreft hvert år.
- Brystkreft behandles med ulike kombinasjoner av kirurgi, hormonbehandling (tabletter), kjemoterapi og strålebehandling.
- Det er vanskelig å påpeke direkte årsaker. Noen faktorer kan øke risikoen for å få brystkreft: Overvekt, alkohol, langvarig bruk av østrogentilskudd, barnløshet.
- Drøyt fem prosent av brystkrefttilfeller er arvelige.
- Fem år etter diagnosen lever fortsatt 88,3 % av kvinnene.
Kilde: kreftregisteret.no og kreftforeningen.no
Fakta om brystrekonstruksjon:
Brystrekonstruksjon med ekspanderprotese: Protesen av silikon blir gradvis ekspandert med saltvann slik at huden også gradvis utvides. Kort operasjonstid. Egner seg i hovedsak ikke for dem som har hatt strålebehandling.
Brystrekonstruksjon med frilapp av eget vev: Den mest avanserte metoden. En bit av eget vev flyttes for å forme et nytt bryst. Det vanskeligste er å koble de små blodårene fra lappen med blodårene på brystkassen.
Frilappmetoden gir varig rekonstruksjon og et mer naturlig utseende enn protese. Lappen kan hentes fra magen (DIEP), baken (S-GAP, I-GAP) eller låret (ALT).
Med stilket lapp: Vevet hentes fra rygg (latissimus dorsi) eller mage (TRAM) og består av hud med underliggende muskulatur. Det forskyves til området der brystet skal være. Lappen får blod gjennom blodkar (stilk) som er forbundet med sentrale blodkar.
Komplikasjoner: Blødning, infeksjon og problemer på donorstedet.
Kilde: Avdeling for plastikk og rekonstruktiv klinikk, Oslo universitetssykehus.














Kommentarer